Die 199 evangelischen Krankenhäuser mit ihren 273 Standorten beschäftigen 123.000 Mitarbeitende bundesweit, davon 45.000 Pflegekräfte. Jährlich werden dort gut 10 Prozent der bundesweiten stationären Patient:innen in sämtlichen Fachbereichen behandelt. Somit übernehmen die evangelischen Krankenhäuser eine aktive Rolle in der qualifizierten Patientenversorgung, der Sicherung von stationärer Behandlungsqualität und Patientensicherheit in Deutschland.
Der DEKV und seine Mitglieder danken, dass das BMG mit dem vorgelegten Referentenentwurf das Pflegepersonal, die Pflegepersonalbedarfsbemessung sowie die Arbeitsbedingungen in den Krankenhäusern nachhaltig stärken will. Wir anerkennen die Ziele durch eine Pflegepersonalbedarfsbemessung, eine bessere pflegerische Qualität, die Einhaltung der Patient:innensicherheit und die Verbesserung der Arbeitszufriedenheit für die Beschäftigten zu erreichen. Diese Ziele sind unverzichtbar und nicht zuletzt vor dem Hintergrund des anhaltenden Fachkräftemangels in der Pflege außerordentlich wichtig. Professionell Pflegende nehmen eine zentrale Rolle im Behandlungsprozess ein und sind der Schlüsselfaktor für eine qualifizierte Patient:innenversorgung.
Wir weisen darauf hin, dass der DEKV sich den Änderungen der Regelungen zu Budgetverhandlungen der Stellungahme der DKG vollumfänglich anschließt.
Diese Stellungnahme konzentriert sich ausschließlich auf § 137k und § 137l SGB V.
Entwicklung nach § 137k SGB V muss ergebnisoffen beauftragt werden
Die evangelischen Krankenhäuser unterstützen sehr, dass das BMG mit einer Fristverschiebung an der Beauftragung und Etablierung eines wissenschaftlich fundierten Verfahrens zur einheitlichen Bemessung des Pflegepersonalbedarfs nach § 137k SGB V festhält. Wir erlauben uns nachdrücklich darauf hinzuweisen, dass der Entwicklungsauftrag in ergebnisoffener Form erfolgen soll.
Zudem ist ein zwingendes Kriterium für das Verfahren, die personellen Anforderungen an Pflege zu harmonisieren. Mit einzubeziehen sind die Beschlüsse und die Qualitätsrichtlinien des G-BA sowie weitere existierende normative Anforderungen, beispielsweise der Pflegepersonaluntergrenzen-Verordnung. Dadurch soll sichergestellt werden, dass sich widersprechende personelle Anforderungen für die Pflegeprofessionen und die Gesundheitsfachberufe vermieden werden.
Einführung von PPR 2.0 mit validiertem Praxistest
Die evangelischen Krankenhäuser unterstützen die geplante Erprobungsphase von PPR 2.0, um neben der Handhabbarkeit und Umsetzbarkeit der PPR 2.0 die Reliabilität des Messinstruments sowie den Schulungsaufwand für die Pflegenden eingehend zu überprüfen. Unabdingbar ist, die Ergebnisse mit der Fachöffentlichkeit zu diskutieren. Bei festgestelltem Bedarf müssen kurzfristig Anpassungen von PPR 2.0 vorgenommen werden. Diese Teilhabemöglichkeit der Pflegepraxis und -wissenschaft, der Selbstverwaltung sowie der Pflegepolitik kann die Akzeptanz der Einführung und Anwendbarkeit von PPR 2.0 bedeutsam erhöhen. Auch wenn die Einführung der PPR 2.0 mit einem nicht unerheblichen bürokratischen Aufwand für die professionell Pflegenden einhergehen wird.
§ 137l Abs. 1 Nr. 3 SGB V: Zusammensetzung Pflegepersonal
Abbildung des Qualifikationsmix in der PPR 2.0
Der DEKV unterstützt außerordentlich und befürwortet, dass in § 137l Abs. 1 Nr. 3 SGB V Regelungen zur personellen Zusammensetzung des einzusetzenden Pflegepersonals nach Qualifikation getroffen werden.
Pflege ist nicht gleich Pflege. Je nach Erkrankung unterscheidet sich der Pflegebedarf der Patient:innen erheblich. Darüber hinaus arbeiten Pflegende für eine qualifizierte, effiziente, wirtschaftliche und auf die Sicherheit der Patient:innen ausgerichtete Pflege mit unterschiedlichen Qualifikationen im Team zusammen. Diese Teams können professionell Pflegende von der einjährig ausgebildeten Pflegeassistenz bis hin zur akademisch qualifizierten Pflegekraft mit Masterabschluss umfassen. Dabei übernimmt jedes Qualifikationsniveau die zu seiner Ausbildung passenden Aufgaben.
Diese Komplexität der professionell Pflegenden und dem erforderlichen Qualifikationsmix von Gesundheitsfachberufen muss PPR 2.0 ab 2024 künftig sachgerecht abbilden. Dabei ist zwingend erforderlich, dass die PPR 2.0 die vorbehaltenen Tätigkeiten, die nur von Pflegefachkräften durchgeführt werden dürfen, abbildet. Gleiches gilt für die hochkomplexen Versorgungsprozesse, wie das Wundmanagement, die nur durch Fachkräfte mit entsprechenden Fort- und Weiterbildungen übernommen werden können. Auch akademisch ausgebildete Pflegekräfte mit ihrer Rolle bei der Steuerung hochkomplexer Pflegeprozesse müssen abgebildet sein. Eine adäquate Patient:innenversorgung ist jedoch nur im Zusammenspiel all dieser Pflegequalifikationen möglich und bereits heute klinischer Alltag.
Die Erhebung des bedarfsgerechten Qualifikationsmix ist also ein zentrales Instrument zur Qualitätssicherung der pflegerischen Versorgung.
Wie eine Methode zur Erfassung des bedarfsgerechten Qualifikationsmix innerhalb der PPR 2.0 aussehen kann, hat ein Expert:innenkonsens aus der Pflegepraxis der evangelischen Krankenhäuser von Mai bis Juli 2022 entwickelt. Die Experten:innen haben explorativ ermittelt, ob und wie ein Qualifikationsmix in der Pflegebedarfsbemessung PPR 2.0 pragmatisch und kurzfristig zu realisieren ist. Durch ein Beteiligungsverfahren der Pflegepraxis aus den DEKV-Mitgliedshäusern wurde ein Expertenvotum zu einem bedarfsgerechten Qualifikationsmix generiert.
Es sind drei Qualifikationsniveaus berücksichtigt worden. Diesen drei Niveaus der Pflegeprofessionen, die Pflegeassistenzkraft mit mindestens 1-jähriger Ausbildung, die Pflegefachkraft mit 3-jähriger Ausbildung an einer Pflegeschule und die akademische Pflegekraft mit Bachelor-Abschluss bzw. die nicht-akademische Pflegefachkraft mit Fachweiterbildung, wurde für jede Schweregradgruppe der PPR 2.0 (A1-A4/S1-S4) ein Anteil am Pflegeteam zugeordnet.
Für jede der sechzehn PPR 2.0 Schweregradgruppen wird ein eigener, bedarfsgerechter Qualifikationsmix hinterlegt. In jeder Schweregradgruppe wird den drei Qualifikationsstufen ein prozentualer Anteil am Pflegeteam zugeordnet. Die Pflegezeit in Minuten wird entsprechend des prozentualen Anteils am Pflegeteam auf die drei Qualifikationsniveaus verteilt. Für jedes Qualifikationsniveau ergibt sich in Summe eine Gesamtpflegezeit, die in Vollkräfte umgerechnet werden kann (Abbildung 1).
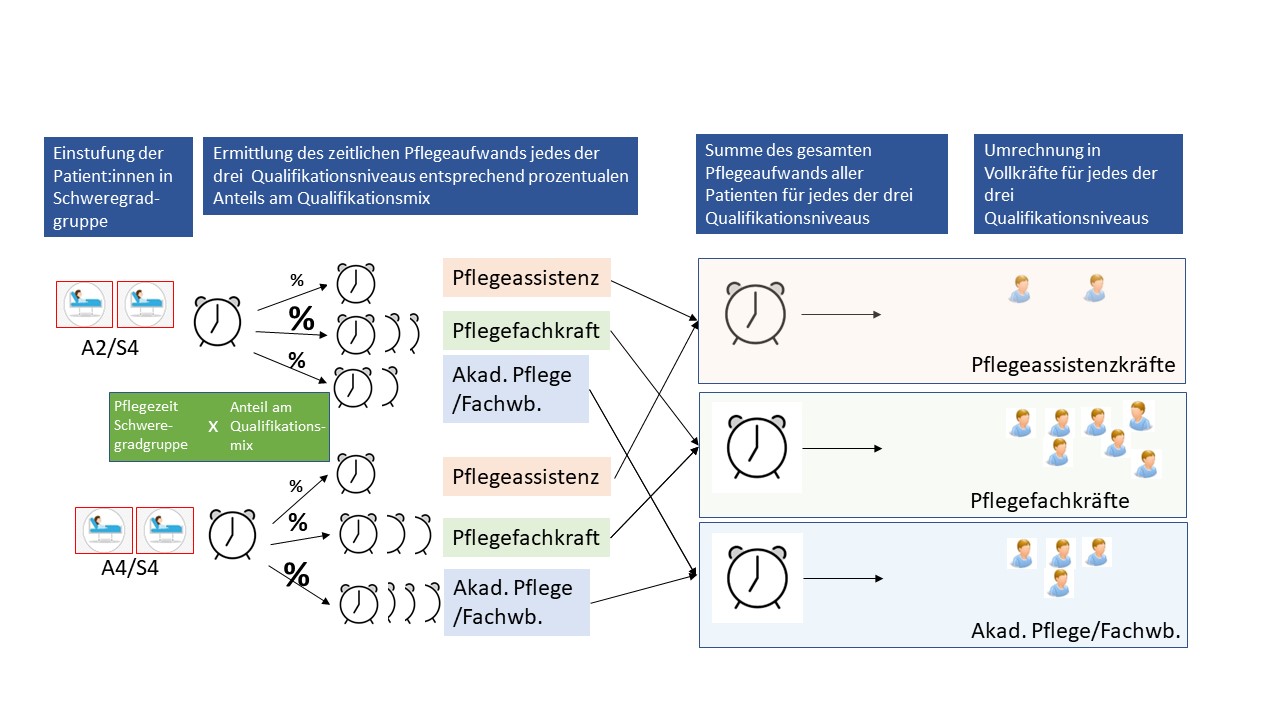 Abbildung 1 Integration des Qualifikationsmix in PPR 2.0: Die Pflegezeit in Minuten wird entsprechend des prozentualen Anteils am Pflegeteam auf die drei Qualifikationsniveaus verteilt. Aus der Summe der Pflegezeiten lässt sich der Personalbedarf in Vollkräften für jedes Qualifikationsniveau ermitteln. Akad. Pflege/Fachwb. = Akademische Pflegekraft oder Pflegekraft mit Fachweiterbildung.
Abbildung 1 Integration des Qualifikationsmix in PPR 2.0: Die Pflegezeit in Minuten wird entsprechend des prozentualen Anteils am Pflegeteam auf die drei Qualifikationsniveaus verteilt. Aus der Summe der Pflegezeiten lässt sich der Personalbedarf in Vollkräften für jedes Qualifikationsniveau ermitteln. Akad. Pflege/Fachwb. = Akademische Pflegekraft oder Pflegekraft mit Fachweiterbildung.
Für den Pflegegrundwert, den erhöhten Pflegegrundwert und den Fallwert wird jeweils ein eigener Qualifikationsmix ermittelt.
Die Einbeziehung weiterer Gesundheitsfachberufe ins Pflegeteam ist bereits heute klinische Realität. Knapp zehn Prozent der an der unmittelbaren Patient:innenversorgung Beteiligten haben keine formale Pflegequalifikation. Allerdings verfügen sie über pflegerische Kompetenzen durch ihre erlangte Qualifikation zu Gesundheits- und Sozialberufen. Dazu zählen vor allem Medizinische Fachangestellte, Anästhesietechnische Assistent:innen und Notfallsanitäter:innen. Diese Berufsgruppen sind zur Verstärkung der Pflegeteams pflegefachlich begründbar und aufgrund des Personalmangels im Sinne der Patient:innenversorgung derzeit unerlässlich.
Eine kompetenzbasierte Einordnung der pflegerischen Leistungen von den vorgenannten Gesundheits- und Sozialberufen zu den drei Pflegequalifikationsniveaus ist methodisch umsetzbar. Daher sollten diese Berufe in einen Qualifikationsmix von PPR 2.0 einbezogen werden. Diese Regelung wäre analog zur Pflegepersonaluntergrenzen-Verordnung und zum Pflegebudget.
Finanzierung sichern: Pflegebedarfsbemessung bzw. PPR 2.0 und Pflegebudget verbinden
Um den Verhandlungs- und Ressourcenaufwand bei Pflegebudgetverhandlungen bestmöglich zu reduzieren, ist eine gesicherte Regelung für die Refinanzierung dringend geboten. Es ist erforderlich, dass Personalvorgaben gemeinschaftlich mit dem Budget gedacht werden, und verbindlich aufeinander Bezug nehmen. Divergente Regelungen bei den Personalanforderungen sind zusammenzufassen und in ein einheitliches Instrument zu überführen. Die sich daraus ergebenen Personalvorgaben sind bei entsprechender Umsetzung gemäß den Vorgaben oder getroffener Vereinbarungen vollständig zu refinanzieren. Zudem müssen sie Überschreitungen zulassen. So werden streitbehaftete Budgetverhandlungen vermieden.
Die festgestellte Ist-Pflegepersonalbesetzung ist regelhaft von den Kostenträgern zu erstatten.
Regionale Arbeitsmarktsituation zahlenbasiert transparent machen
Der DEKV und seine Mitglieder befürworten die Einbeziehung der regionalen Arbeitsmarktlage für Pflegekräfte bei der Festlegung der Erfüllungsgrade für die Personalvorgaben.
Diese ist regional verschieden, aber flächendeckend angespannt. Seit über einem Jahrzehnt bewegt sich die Stellenüberhangsquote für Berufe in der Pflege auf einem hohen Niveau. Im Jahresdurchschnitt 2020/2021 lag diese für Fachkräfte mit abgeschlossener Berufsausbildung bei 80,1 Prozent.1
Der DEKV fordert mit § 137l Abs. 2 SGB V aktuell verfügbare Arbeitsmarktdaten für die Pflege der 154 Arbeitsmarkt-Bezirke2 einzubeziehen und, wenn notwendig, kleinräumigere Datenanalysen zusätzlich durchzuführen. Eine transparente und nachvollziehbare Datenbasis für die Festlegung der Erfüllungsgrade für die Krankenhäuser erhöht die Akzeptanz der Regelung. Darüber hinaus können Krankenhäuser im regionalen Kontext betrachtet werden. Gemeinsam mit den regionalen Arbeitsagenturen können sie Programme zur Gewinnung und Qualifizierung für Pflege- und Gesundheitsberufe entwickeln.
Wir bitten die vorgenannten Punkte in die weitere Beratung des Krankenhauspflegeentlastungsgesetzes einzubeziehen.
Stellungnahme als Pdf zum Download
Quellen:
1 Vgl. Kompetenzzentrum Fachkräftesicherung, Analyse zu den Pflegeberufen 2021, KOFA Kompakt 10/2021
2 Vgl. https://doku.iab.de/kurzber/2021/kb2021-21.pdf